Mano e Polso

Sindrome del tunnel carpale
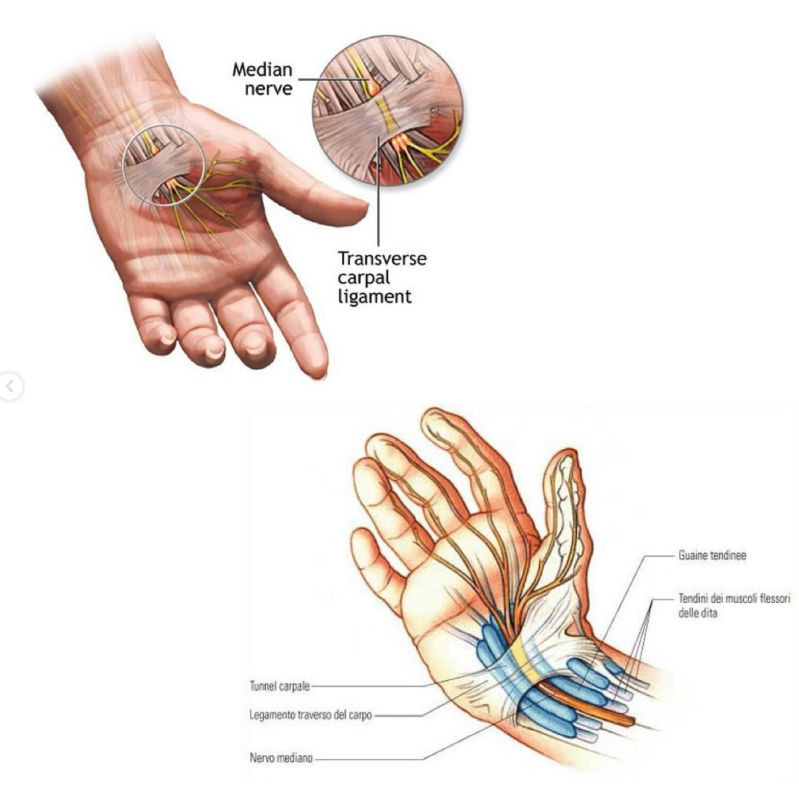
Partiamo con qualche semplice nozione di anatomia per capire cos’è il tunnel carpale.
Il tunnel carpale è un arco situato fra il polso e il palmo della mano, attraverso il quale passano nove tendini e un nervo (n. mediano), è uno spazio di per sé abbastanza stretto.
La patologia del tunnel carpale si manifesta quando il nervo mediano subisce una compressione in seguito ad un aumento di pressione nel tunnel carpale. Questo implica una diminuzione del flusso sanguigno che, a sua volta, porta a limitare la conduzione nervosa.
Il primo sintomo della sindrome del tunnel carpale è il dolore, seguito poi da altri sintomi che si manifestano gradualmente e diventano sempre più intensi.
Il dolore generalmente è localizzato fra il polso e il palmo della mano; insieme al dolore si può avvertire una fastidiosa sensazione di formicolio e intorpidimento delle prime tre dita. In un secondo momento, con il persistere della patologia, può presentarsi un’alterazione della sensibilità e addirittura della forza, causando un senso di debolezza nella mano, anche nelle più semplici azioni.
Le cause della patologia possono essere di varia natura e anche sovrapporsi. Successivamente alla visita ortopedica verrà prescritto l’esame di elettromiografia per accertare la Sindrome del Tunnel Carpale.
Per curare la sindrome del tunnel carpale si possono individuare due strade: il trattamento conservativo o il trattamento chirurgico. Nella terapia conservativa rientrano la fisioterapia, le infiltrazioni e l’assunzione di farmaci, che possono essere efficaci nel breve termine, anche se non sempre risolutivi. L’operazione, invece, consiste nel tagliare la fascia di tessuti che racchiude e comprime il nervo mediano e i nove tendini. Si tratta di un intervento poco invasivo, che generalmente dura circa 10-20 minuti e la finalità è la decompressione del nervo mediano.


La rizoartrosi
La rizoartrosi è una forma di artrosi degenerativa che colpisce l'articolazione alla base del pollice (trapezio-metacarpale), causando dolore, rigidità e limitazione dei movimenti, specialmente quelli di presa e rotazione, come aprire un barattolo, strizzare uno straccio. È più comune nelle donne dopo i 40 anni, legata all'usura della cartilagine dovuta a invecchiamento, stress ripetitivo o traumi, e si manifesta con dolore, debolezza e talvolta deformità visibili.
Le cure includono trattamenti conservativi (fisioterapia, tutori), cicli infiltrativi e, in casi avanzati, soluzioni chirurgiche, per alleviare i sintomi e migliorare la funzionalità.


Il Dito a Scatto
Il dito a scatto è una patologia infiammatoria che interessa i tendini flessori delle dita. Questi sono rivestiti da una membrana protettiva, la guaina sinoviale. Se la guaina si infiamma, si può creare un rigonfiamento che restringe il canale e, di conseguenza, il tendine non è più libero di muoversi agevolmente. A quel punto, il dito rimane piegato e per poterlo stendere completamente si deve compiere una trazione forzata, il cosiddetto “scatto”. Questo movimento non solo provoca fastidio e dolore, ma causa ulteriore infiammazione e gonfiore.
Le cause dell’infiammazione non sono certe ,ma una serie di fattori influiscono sul verificarsi della patologia, come continui sforzi o movimenti ripetuti, patologie concomitanti e infine può anche essere dovuto a piccoli traumi della mano.
Un nodulo doloroso può essere spesso avvertito alla base del dito e di norma il dolore è più pronunciato al mattino.
Il dito a scatto colpisce con maggior frequenza la mano dominante e più comunemente pollice, medio e anulare.Possono essere colpite più dita contemporaneamente, anche di entrambe le mani.
A seconda dello stadio di gravità del dito a scatto e della durata dei sintomi si può intervenire in modo conservativo, con fisioterapia, tutori e trattamenti infiltrativi, o chirurgico, procedendo alla liberazione della guaina tramite un piccolo intervento in anestesia locale.
Lo scopo del trattamento è quello di limitare il dolore e ripristinare la funzionalità del dito.
L'epicondilite
L'epicondilite laterale è un'infiammazione dolorosa dei tendini che collegano i muscoli dell'avambraccio alla parte esterna del gomito. I muscoli e i tendini che si inseriscono nell'epicondilo laterale sono responsabili dell'estensione del polso o delle dita della mano.
Questa condizione è nota anche come gomito del tennista, considerato che il tennis è l'attività sportiva che espone a maggior tensione le strutture muscolo-scheletriche interessate dal disturbo.
L’infiammazione è spesso determinata da un sovraccarico funzionale, cioè da un uso eccessivo e continuato del gomito, ed è tipica dei soggetti che, a causa di particolari attività sportive o professionali, sono costretti a ripetere determinati movimenti.
I sintomi, nella maggior parte dei casi, iniziano con lieve intensità e lentamente peggiorano nel corso di settimane e mesi.In genere si percepisce dolore e gonfiore sulla parte esterna del gomito, nella parte esterna dell’avambraccio e appena sotto il gomito oppure il dolore può anche irradiarsi lungo l'avambraccio verso il polso e nella parte posteriore della mano. Spesso con il peggiorare dei sintomi si può percepire rigidità mattutina.
Il gomito del tennista è una condizione autolimitante, ciò significa che tende alla guarigione spontanea con il riposo. Tuttavia, il dolore può durare diverse settimane o mesi ed in tal caso alcuni trattamenti possono aiutare ad alleviare i sintomi e ad accelerare il recupero.
Il primo passo verso la guarigione consiste nel riposo del braccio colpito durante il periodo in cui l'infiammazione è in fase acuta. Inoltre, è fondamentale cercare di evitare per diverse settimane l'attività che ha provocato l'insorgenza del problema. La fisioterapia può essere raccomandata, Le tecniche di terapia manuale, come il massaggio e altre manipolazioni, possono aiutare ad alleviare il dolore e la rigidità dell’articolazione.
Talvolta, per il trattamento di forme particolarmente dolorose possono essere considerate delle iniezioni di corticosteroidi e PRP (infiltrazioni). Infine, se i sintomi non migliorano dopo almeno un anno di terapia conservativa, possono essere presi in considerazione trattamenti più invasivi, come la chirurgia.

